Unter dem medizinischen Oberbegriff Vaskulitis fasst man diverse Krankheitsbilder zusammen. Sie haben unterschiedliche Ursachen und Verläufe. Zu unterscheiden sind primäre und sekundäre Vaskulitiden:
- Eine primäre Vaskulitis ist eine eigenständig auftretende Gefäßerkrankung.
- Sekundäre Vaskulitiden entstehen im Rahmen bestimmter Grunderkrankungen oder als Nebenwirkungen von Medikamenten und bestimmten Stoffen.
Die entzündeten Gefäße schwellen an. Das erschwert zunehmend die Versorgung der Organe mit Sauerstoff und lebenswichtigen Nährstoffen zunehmend.
Gefäßentzündungen können Blutgefäße verschiedener Art und Größe betreffen:
- kleine Blutgefäße (Kapillaren): Morbus Wegener oder Wegener'sche Granulomatose (evtl. auch bei mittelgroßen Gefäßen)
- mittelgroße Blutgefäße (Arteriolen, Venolen): Kawasaki-Syndrom
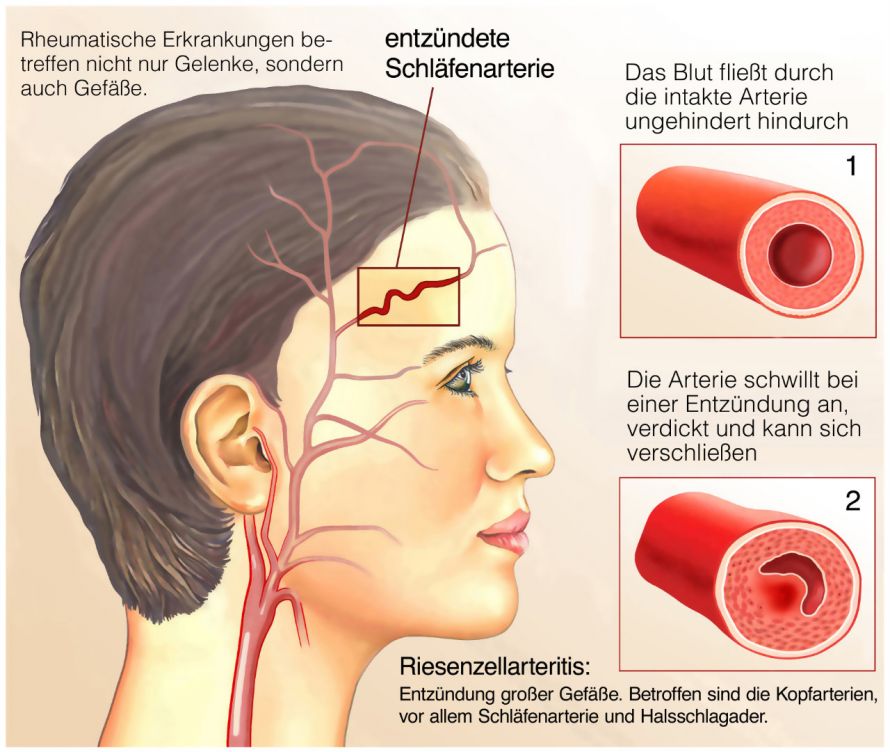
- große Blutgefäße (Arterien, Venen): Takayasu-Arteriitis oder einer Riesenzell-Arteriitis
An den Vaskulitiden Morbus Behcet und Cogan-Syndrom können Blutgefäße aller Arten erkranken.
Die Riesenzell-Arteriitis (Arteriitis cranialis) kommt von allen Vaskulitiden am häufigsten vor. Sie betriff hauptsächlich die Schläfen-Arterien. Patienten mit dieser Erkrankung sind in der Regel älter. Sie leiden zudem oft zusätzlich an einer Polymyalgie (rheumatischer Erkrankung mit starken Muskelschmerzen).
Vaskulitis ist eine Gefäßentzündung, durch die der Blutfluss erschwert wird © Henrie | AdobeStock
Sind die Hauptschlagader (Aorta) und die von ihr ausgehenden Hauptäste entzündet, spricht man von einer Takayasu-Arteriitis.
Eine anatomische Besonderheit weist die Wegener'sche Granulomatose auf: Die entzündeten Gefäße – meist Nieren und Lungen-Arteriolen – zeigen grobknotige Veränderungen. Man findet sie im Anfangsstadium nur in den Atemwegsorganen. Im weiteren Krankheitsverlauf breitet sich die Granulomatose auch auf andere Organe aus.
Vom Kawasaki-Syndrom sind überwiegend kleine Kinder unter 5 Jahren betroffen.
Morbus Behcet ist besonders in der Türkei und in Japan stark verbreitet. Die Entzündung kann – wenn sie auf Lunge, Herz oder Zentrales Nervensystem (Gehirn und Rückenmark) übergreift – lebensbedrohlich sein.
Sekundäre Vaskulitiden beeinträchtigen in der Regel nur kleine Blutgefäße. Zu den durch bestimmte Arzneimittel verursachten Gefäßentzündungen gehört beispielsweise die Vaskulitis allergica. Auslöser sind bei ihr Mittel gegen Allergien und Asthma-Sprays.
Die primäre Vaskulitis ist in der Regel die Folge einer Autoimmunreaktion. Das ist eine unangemessen starke Reaktion des menschlichen Abwehrsystems auf körpereigene Strukturen.
Sie schädigt zuerst die Innenwände der betroffenen Blutgefäße. In der Folgezeit greifen die entzündlichen Prozesse auch auf die in der Nähe befindlichen Organe über.
Was genau zu der Gefäßentzündung führt, ist bislang noch unklar. Vermutet wird eine Kombination von erblicher Veranlagung und äußeren Faktoren. Eine Infektion mit Staphylococcus aureus-Bakterien steht im Verdacht, ein Risikofaktor dafür zu sein.
Sekundäre Vaskulitiden haben oft
- Infektionskrankheiten (HIV/AIDS, Hepatitis)
- Autoimmunerkrankungen (rheumatoide Arthritis, Bindegewebsentzündungen)
- Krebs
- bestimmte Medikamente
als Ursache. So können beispielsweise die Nebenwirkungen von manchen Antibiotika eine Vaskulitis auslösen.
Die einzelnen Vaskulitiden unterscheiden sich in Bezug auf die bei den Patienten auftretenden speziellen Symptome.
Allgemeine Anzeichen aller Gefäßentzündungen sind z. B.
Je nach Form und Schweregrad kommen dann noch spezifische Symptome hinzu. Diese können sein:
- offene Hautstellen,
- fleckige Hautrötungen,
- Gefäßverschluss,
- Sehstörungen und gerötete Augen bei einer Augenvaskulitis,
- Nervenschmerzen,
- Lähmungen.
Patienten, die bei sich eine Vaskulitis vermuten, sollten schnellstmöglich einen Arzt aufsuchen. Spezialisten sind Fachärzte für Gefäßerkrankungen (Angiologen oder Phlebologen).
Erhärtet sich der Verdacht bei der Untersuchung, erfolgt eine Blutabnahme. Anhand dieser ist es im Labor möglich, auf ANCA Antikörper und erhöhte Entzündungswerte zu untersuchen.
Eine Röntgen-Aufnahme der betreffenden Organe oder eine Angiografie (Röntgen der Blutgefäße) liefert weitere Anhaltspunkte. Auch die Entnahme einer Gewebeprobe (Biopsie) aus
- der Haut,
- den Nieren oder
- der Schläfen-Arterie
kann bei der Vaskulitis-Diagnostik hilfreich sein.
Eine Behandlung mit immunsuppressiven Medikamenten führt bei vielen Patienten zur Linderung. Diese Medikamente hemmen die überschießende Immunreaktion und damit das Fortschreiten der Erkrankung im Körper.
Außerdem kommen in der Vaskulitis-Therapie noch spezielle Medikamente zum Einsatz, die die jeweilige Vaskulitis-Form behandeln. Dazu gehören in erster Linie Kortikosteroide. Der Patient erhält zu Beginn der Behandlung hohe Dosen, die im weiteren Verlauf langsam verringert werden.
Bei schweren Verläufen kommen auch Zytostatika wie Cyclophosphamid zum Einsatz. Seit kurzem stehen auch Antikörper bei bestimmten Formen der Vaskulitis zur Verfügung.
Die Gefäßentzündung selbst ist nicht heilbar. Dennoch können die davon betroffenen Menschen ein weitgehend beschwerdefreies Leben führen.
Mitunter kommt es jedoch auch zu Rückfällen. Sie sollten rechtzeitig erkannt und behandelt werden.



