Artikelübersicht
- Polymyalgia rheumatica oder Riesenzellarteriitis?
- Was geschieht bei der Entzündung der Arterie?
- Symptome von Polymyalgia rheumatica
- Wer erkrankt an Polymyalgia rheumatica bzw. Riesenzellarteriitis?
- Diagnostik der Polymyalgia rheumatica und Riesenzellarteriitis
- Therapie der Polymyalgia rheumatica bzw. Riesenzellarteriitis
- Heilungsaussichten bei Polymyalgia rheumatica und Riesenzellarteriitis
Polymyalgia rheumatica oder Riesenzellarteriitis?
Die Namensgebung stammt noch aus einer Zeit, in der man kaum etwas über diese Erkrankungen wusste. Der Name (poly = viel, Myalgia = Muskelschmerz, rheumatica = fließend) trägt zu einer erheblichen Verwirrung bei. Zwar empfindet der Patient seine Schmerzen in der Muskulatur.
Das Muskelgewebe ist aber nicht krankhaft verändert. Stattdessen handelt es sich um die Entzündung an einer Schlagader (Arterie), die durch den Muskel zieht.
Die Entzündung einer Schlagader nennt man Arteriitis. Man spricht von einer Riesenzellarteriitis, wenn
- sich die Entzündung durch eine Gewebsentnahme feststellen lässt und
- darin Riesenzellen identifiziert werden.
Die Bezeichnung Polymyalgia rheumatica ist gebräuchlich, wenn
- sich die Entzündung in einer Gewebsprobe nicht nachweisen lässt bzw.
- kein geeigneter Ort zur Gewebeentnahme (Biopsie) zu finden ist.
Unter Medizinern besteht Uneinigkeit, ob es sich um zwei unterschiedliche Erkrankungen handelt oder ob die Riesenzellarteriitis die besonders fortgeschrittene Form der Polymyalgia rheumatica darstellt.
Die Behandlung ist grundsätzlich gleich, jedoch werden bei der Riesenzellarteriitis die Medikamente höher dosiert.
Weitere Bezeichnungen für diese Erkrankung sind
- Arteriitis temporalis,
- Arteriitis capitis oder
- Arteriitis cranialis.
Arterien (rot) durchziehen das Muskelgewebe © Anatomy Insider | AdobeStock
Was geschieht bei der Entzündung der Arterie?
Beim Entzündungsprozess wandern Entzündungszellen (weiße Blutkörperchen - Leukozyten) in die Arterienwand ein. Es kommt zur Bildung von Riesenzellen. Die Arterienwand wird dicker, fester und engt die Arterie immer mehr ein.
Dieser Prozess entwickelt sich segmental. Das bedeutet, dass einige Abschnitte (Segmente) sehr stark von der Einengung betroffen sind, andere jedoch verschont bleiben. Bei einer Gewebsentnahme muss deshalb ein ausreichend langes Stück entnommen werden.
Durch die Verengung der Blutgefäße werden die betreffenden Organe nicht mehr ausreichend mit Blut versorgt. Bei einem Totalverschluss sterben diese sogar ab. Dieser Prozess kann jedes Organ oder jede Körperregion betreffen.
In einigen Bereichen kann dies medizinische Notfälle verursachen:
- Verschluss der Augenschlagader: Der Patient erblindet innerhalb weniger Minuten.
- Verschluss der Herzkranzgefäße: Es kommt zum Herzinfarkt
- Verschluss der Hirnschlagader: Ein Schlaganfall droht.
Bei Polymyalgia rheumatica handelt es sich also um eine schmerzhafte und in manchen Fällen lebensbedrohliche Erkrankung. Nur die rechtzeitige Erkennung und unverzügliche Behandlung kann den drohenden Schaden abwenden und zu einer schnellen Besserung der erheblichen Schmerzen führen.
Eine Ursache oder einen Auslöser hat man bis heute nicht gefunden. Man vermutet eine gewisse erbliche Veranlagung. Um eine Erbkrankheit im eigentlichen Sinne handelt es sich aber nicht.
Symptome von Polymyalgia rheumatica
Innerhalb weniger Tage bis zu 2 Wochen treten ausgesprochen starke Schmerzen vorwiegend im Bereich
- des Nackens,
- der Schultern,
- der Oberarme
auf. Weiterhin können diese Schmerzen im Bereich
- der Hüften,
- der Oberschenkel und
- der Lendenwirbelsäule
auftreten. Anfangs sind die Schmerzen meist beidseitig vorhanden. Es handelt sich um konstante Ruheschmerzen, die allenfalls tageszeitlich leicht schwanken. Sie treten also auch ohne Belastung oder Bewegung der betroffenen Körperteile auf.
Nach Wochen können die Schmerzen wellenförmigen Charakter annehmen und sich verlagern. Weiterhin klagt der Patient über
- Abgeschlagenheit,
- Müdigkeit,
- Antriebsschwäche,
- Appetitmangel mit Gewichtsverlust,
- vermehrte Schweißbildung.
Die körperliche Untersuchung durch den Arzt ergibt häufig keine besonderen Auffälligkeiten. Sie sollte aber auf jeden Fall erfolgen, da andere Erkrankungen eine ähnliche Symptomatik zeigen können.
In einigen Fällen findet man geschwollene Gelenke.
Symptome wie
- Kopfschmerzen,
- Kauschmerzen,
- Schwindel oder
- kurzzeitige, vorübergehende Sehstörungen und Bewusstseinsverluste (Blackouts)
können Vorboten der oben beschriebenen schweren Komplikationen sein. Begleitet wird die Erkrankung häufig von einer ausgeprägten Depression. Diese lässt sich jedoch mithilfe der richtigen Therapie in der Regel gut heilen.

Kopfschmerzen und Schwindel können auftreten, wenn die Hirnarterie betroffen ist © goodluz | AdobeStock
Wer erkrankt an Polymyalgia rheumatica bzw. Riesenzellarteriitis?
Betroffen sind vor allem ältere Menschen. Das mittlere Erkrankungsalter liegt bei 70 Jahren. Die Anzahl der Neuerkrankungen nimmt mit steigendem Alter zu. Sie liegt bei 90-Jährigen um das 7-fache höher als bei 60-Jährigen.
Da es eine Erkrankung des höheren Lebensalters ist, werden die Schmerzen oft nicht in Zusammenhang mit einer Entzündung gebracht. In diesem Alter zeigen Gelenke und Wirbelsäule schon Verschleißerscheinungen, so dass Schmerzen in diesen Bereichen nicht auffällig sind.
Wichtige Anhaltspunkte für die Patienten sind deshalb
- das schnelle Auftreten stärkster Schmerzen und
- ein starkes allgemeines Krankheitsgefühl,
- gelegentlich auch Fieber.
Diagnostik der Polymyalgia rheumatica und Riesenzellarteriitis
Die Blutkörperchensenkungsgeschwindigkeit (BKS) ist bei Polymyalgie rheumatica mittelgradig bis stark erhöht. Auch das C-reaktive Protein (CRP) steigt an. Diese Werte können für die Beurteilung des Verlaufes herangezogen werden. BKS und CRP sind aber unspezifische Entzündungsmarker, d.h., sie steigen bei fast jeder Art von Entzündung, wie z.B. auch bei einer banalen Grippe oder anderen Entzündungen, an.
Zusätzlich kann es zu einem Anstieg der Blutplättchen (Thrombozyten) und zu einer Verschiebung der Bluteiweiße kommen.
Röntgenaufnahmen ergeben in der Regel altersentsprechende Befunde. Dazu gehört der Verschleiß von Wirbelsäule oder Gelenken, aber keine Zeichen einer Entzündung.
Die Diagnose Polymyalgia rheumatica wird durch
- das Gespräch mit dem Arzt,
- die Untersuchung zum Ausschluss anderer Erkrankungen und
- Laboruntersuchungen
gestellt.
Eine Riesenzellarteriitis wird dagegen nur durch die Entnahme eines Blutgefäßes und die mikroskopische Untersuchung diagnostiziert.
Dies ist aber nur sinnvoll, wenn sich eine geeignete Körperstelle finden lässt. Diese muss sorgfältig ausgewählt werden. Die Entnahme ist, genauso wie die mikroskopische Untersuchung, Sache eines erfahrenen Spezialisten.
Lassen sich im Schläfenbereich verdickte Schlagadern tasten, sollte eine Entnahme der Gefäße angestrebt werden. Bei Vorliegen einer Riesenzellarteriitis müssen die notwendigen Medikamente höher dosiert werden.
Therapie der Polymyalgia rheumatica bzw. Riesenzellarteriitis
Ohne Kortisonpräparate geht es nicht! Typisch ist das prompte Ansprechen auf Kortisonpräparate. Kortisonpräparate werden in der ärztlichen Fachsprache auch Glukokortikoide oder kurz Kortikoide genannt. Bei ausreichender Dosierung wird innerhalb von wenigen Stunden bis Tagen eine Beschwerdefreiheit erzielt.
Auch die Laborzeichen der Entzündung (BKS und CRP) normalisieren sich. Beim CRP geschieht dies innerhalb weniger Tage, bei der BKS kann es etwas länger dauern.
Die Dosis muss weiter erhöht werden, wenn
- trotz dieser Behandlung die Schmerzen weiter bestehen oder
- im Labor noch Entzündungszeichen gefunden werden.
Der Patient muss nun mit einer jahrelangen Therapie rechnen. Es ist deshalb für ihn wichtig, sich in einem Gespräch mit seinem Arzt mit den Folgen einer Kortikoidtherapie vertraut zu machen. Insbesondere besteht die Gefahr einer Osteoporose. Die zu Beginn hohe Dosis darf nur langsam abgesenkt werden.
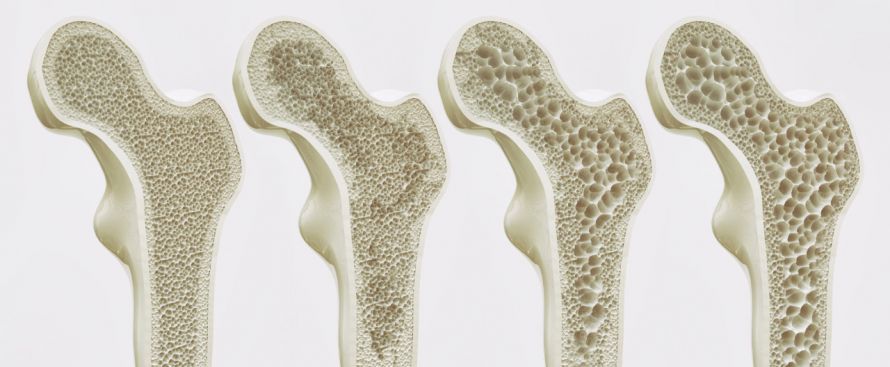
Bei Osteoporose nimmt die Knochendichte ab und es kann schneller zu Knochenbrüchen kommen © crevis | AdobeStock
Wird die Dosis zu schnell reduzuert, kommen die Schmerzen wieder und/oder die BKS/das CRP steigen erneut an. Es muss dann eine Erhöhung durchgeführt werden, bis der Patient beschwerdefrei und die Laborwerte im Normbereich sind.
Vor jeder Dosisreduktion sollte der Arzt befragt und zusätzlich die BKS bestimmt werden. Bei Augenbefall ist quasi die Notbremse zu ziehen, da sonst die unwiederbringliche Erblindung droht. Die Anfangsdosis muss in diesem Fall besonders hoch gewählt werden.
Bei hohem Kortikoidbedarf oder wenn innerhalb von 6 bis 9 Monaten keine niedrige Dosis erreicht werden kann, kommt eine zusätzliche Therapie mit Methotrexat oder Azathioprin in Frage. Diese Therapien sind Sache eines erfahrenen Spezialisten.
Klassische Rheuma- und Schmerzmittel können die Schmerzen allenfalls mildern. Sie verschleiern dadurch die voranschreitende Entzündung der Blutgefäße und stellen keine angemessene Therapie dar.
Heilungsaussichten bei Polymyalgia rheumatica und Riesenzellarteriitis
Die Krankheit hält in der Regel 3 bis 4 Jahre an. Aber auch Verläufe von 10 Jahren und länger sind bekannt.
Durch die notwendigen Medikamente wird sie nicht geheilt, sondern nur unterdrückt. Auch bei gelungener Therapie ist nicht sicher, ob die Erkrankung wirklich verschwunden ist.
Zu rasches Nachlassen der Therapie kann zu einem Rückfall oder gar zur Erblindung führen. Ein Auslassversuch, d.h. das langsame Absetzen aller Medikamente, sollte frühestens nach 2 Jahren erfolgen.


