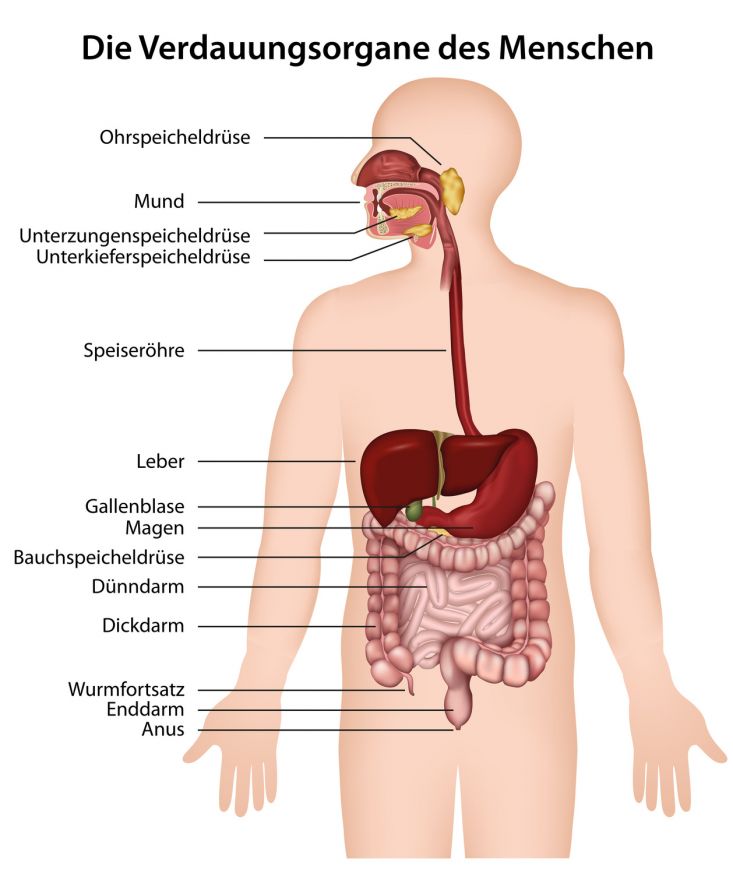
Die Speiseröhre (Ösophagus) ist ein etwa 25 Zentimeter langer muskulöser Schlauch. Sie stellt die Verbindung zwischen Mund bzw. Rachen und Magen dar. Die Speiseröhre hat einen Durchmesser von etwa zwei Zentimetern.
Mittels wellenförmiger Bewegungen befördert die Speiseröhre Nahrungsbrei vom Mund in den Magen. Schließmuskeln am oberen und unteren Ende verschließen die Speiseröhre. Bei Bedarf öffnen sich die Schließmuskeln für den Weitertransport der Nahrung.
Die Speiseröhre gliedert sich in drei Abschnitte:
- Halsteil (zervikaler Bereich)
- Brustteil (thorakaler Bereich)
- Übergangsbereich Speiseröhre-Magen (ösophagogastraler Übergang)
Die Speiseröhre ist der Verbindungsschlauch zwischen dem Rachen und dem Magen © bilderzwerg / Fotolia
Innen ist die Speiseröhre von einer Schleimhaut (Mukosa) ausgekleidet, deren oberste Schicht aus Plattenepithelzellen besteht. Darüber folgen eine Schicht mit
und dann eine Muskelschicht. Eine Bindegewebeschicht verbindet die Speiseröhre mit anderen Organen. Am Übergang zum Magen geht die Schleimhaut der Speiseröhre in die drüsenreiche Schleimhaut des Magens über.
Speiseröhrenkrebs, auch Ösophaguskarzinom genannt, ist eine bösartige Krebserkrankung der Speiseröhre. In Deutschland erkrankten 2018 etwa 5700 Männer und 1700 Frauen neu an Speiseröhrenkrebs. Das mittlere Erkrankungsalter lag 2014 bei 67 Jahren für Männer und 71 Jahren für Frauen.
Die beiden häufigsten und wichtigsten Arten von Speiseröhrenkrebs sind das Plattenepithelkarzinom und das Adenokarzinom.
- Das Adenokarzinom (Barrett-Karzinom) hat seinen Ursprung im Drüsengewebe. Es kommt fast ausschließlich am Übergang zum Magen vor.
- Das Plattenepithelkarzinom geht dagegen von von der Schleimhaut aus.
Mit 50 bis 60 Prozent machen Plattenepithelkarzinome den größten Anteil aus, Adenokarzinome etwa ein Drittel.
Die Speiseröhre ist ein sehr dehnbares Organ. Beschwerden entstehen daher erst in einem späten Stadium. Der Tumor ist dann so groß, dass er die Funktionalität des Organs beeinträchtigt. Das Ösophaguskarzinom wird deshalb häufig auch als "stiller Krebs" bezeichnet.
Ein Leitsymptom der späteren Krankheitsstadien ist die Dysphagie (Schluckstörung). Dabei ist der Schluckvorgang durch den raumfordernden Tumor gestört. Die Patienten nehmen dies als Schmerzen hinter dem Brustbein oder im Oberbauch wahr, die mit Druckgefühlen einhergehen.
Damit die Schluckbeschwerden überhaupt auftreten, muss der Krebs die Speiseröhre bereits deutlich verengt haben. Durch die Verengung der Speiseröhre ist die Nahrungsaufnahme erschwert. Viele Patienten können daher keine festen Speisen mehr zu sich nehmen. Dadurch verlieren sie innerhalb weniger Wochen mehrere Kilogramm Körpergewicht. Bei einem Großteil der Erkrankungsfälle geht das Ösophaguskarzinom deshalb mit einem ungewollten Gewichtsverlust einher.
Weitere Beschwerden können
- Erbrechen,
- Appetitmangel und
- Verdauungsstörungen
sein. Rund ein Drittel der Betroffenen klagt zudem über
- eine Regurgitation, also das Zurückwürgen von Nahrung, und
- einen vermehrten Speichelfluss.
Tritt der Krebs im unteren Teil des Ösophagus auf, kann Hustenreiz ein mögliches Symptom sein. Drückt der Tumor zusätzlich auf den Kehlkopf oder die Stimmbänder, kommt auch Heiserkeit hinzu.
Im fortgeschrittenen Verlauf und bei einer Metastasierung lassen sich vergrößerte Lymphknoten im Halsbereich tasten.
Warum ein Tumor in der Speiseröhre entsteht, konnte bisher nicht eindeutig geklärt werden. Es gibt jedoch bestimmte Faktoren, die das Erkrankungsrisiko erhöhen.
Die wichtigsten Risikofaktoren für die Entstehung eines Plattenepithelkarzinoms sind
- Rauchen,
- ein vermehrter Konsum von hochprozentigem Alkohol,
- eine unausgewogene Ernährung mit einem geringen Anteil an Obst und Gemüse sowie
- der häufige Verzehr von sehr heißen Speisen und Getränken.
Adenokarzinome entstehen häufig als Folge einer Refluxerkrankung. Bei diesem Krankheitsbild fließt anhaltend saurer Magensaft in die Speiseröhre und reizt das dortige Gewebe (chronisches Sodbrennen).
Dieser chronische Rückfluss von Verdauungsflüssigkeiten in den Ösophagus begünstigt die Entstehung des Barrett-Ösophagus. Das ist eine entzündliche Veränderung des unteren Ösophagusteils am Übergang zum Magen (ösophagogastraler Übergang) mit Geschwürbildung.
Der Barrett-Ösophagus ist eine sogenannte Präkanzerose (Krebsvorstufe), aus der sich ein Karzinom entwickeln kann. Daher wird das Adenokarzinom auch als Barrett-Karzinom bezeichnet. Weitere Risikofaktoren für die Entstehung eines Adenokarzinoms sind ebenfalls
- Rauchen und
- zu wenig Obst- und Gemüse sowie
- Übergewicht.
Ein Großteil der Speiseröhrentumoren entwickelt sich aus einer Krebsvorstufe. Auch das Plummer-Vinson-Syndrom ist eine Präkanzerose, auf deren Boden ein Speiseröhrentumor entstehen kann. Das Syndrom entwickelt sich bei einer länger bestehenden Eisenmangelanämie. Es ist unter anderem durch eingerissene Mundwinkel und Schluckstörungen gekennzeichnet.
Eine Achalasie (Funktionsstörung der Speiseröhre) kann ebenfalls auf lange Sicht Speiseröhrenkrebs zur Folge haben. Bei der Ösophagusachalasie ist die Funktion des unteren Speiseröhrenschließmuskels gestört. Dadurch kann unter anderem unverdaute Nahrung aus dem Magen in die Speiseröhre zurückströmen.
Neben den oben genannten Risikofaktoren können weitere Faktoren die Entstehung des Ösophaguskarzinoms begünstigen:
- Vernarbungen nach Verätzungen mit Laugen
- eine vorausgegangene Strahlentherapie im Bereich der Speiseröhre zur Behandlung anderer Krebsarten.
Ob auch Infektionen mit humanen Papillomaviren einen Einfluss haben, ist nicht gesichert.
Vorerkrankungen sowie das Vorliegen von Risikofaktoren in Kombination mit
- Schluckbeschwerden,
- Heiserkeit oder
- Husten
können als erster Hinweis auf einen möglichen Speiseröhrenkrebs gewertet werden.
Zur Sicherung der Diagnose muss der Arzt jedoch eine Spiegelung der Speiseröhre (Ösophagoskopie) vornehmen. Dabei führt er über den Mund ein dünnes, schlauchförmiges und flexibles Instrument mit integrierter Lichtquelle und Kamera (Endoskop) in die Speiseröhre ein. Damit kann der Arzt die Oberfläche des Ösophagus auf krankhafte Gewebeveränderungen zu untersuchen.
Zur besseren Erkennung von Gewebeveränderungen können Schleimhautbereiche angefärbt (Chromoendoskopie) und computerunterstützt ausgewertet werden. Zeigen sich verdächtige Areale, kann der Arzt zudem sofort eine Gewebeprobe entnehmen. Im Labor untersucht ein Pathologe diese Probe feingeweblich. Damit lässt sich Speiseröhrenkrebs eindeutig feststellen.
Um die geeignete Therapie einleiten zu können, müssen die Größe und Ausbreitung des Tumors bestimmt werden. Mithilfe einer endoskopischen Ultraschalluntersuchung (Endosonographie) lässt sich beurteilen,
- wie weit der Tumor bereits in die Tiefe gewachsen ist und
- ob er sich auf benachbartes Gewebe ausgedehnt hat.
Computertomographie (CT) von Hals, Brustkorb und Bauchraum sowie eine Ultraschalluntersuchung der Leber dienen der Ausbreitungsdiagnostik. Darunter versteht man die Suche nach möglichen Metastasen und dem Befall von Nachbargewebe.
Bei fortgeschrittenen Tumoren kann zum Nachweis von Metastasen auch
- die PET/CT (Kombinationsuntersuchung von Positronenemissionstomographie und CT),
- gegebenenfalls eine Kernspinuntersuchung (MRT) als Alternative zum CT,
- eine Laparoskopie (Bauchspiegelung) und/oder
- Thorakoskopie (Spiegelung des Brusthöhle und des Brustfells)
eingesetzt werden. Die Resulate dieser Untersuchungen ermöglichen die Einordnung des Tumorstadiums (Tumor-Staging) mithilfe der TNM-Klassifikation. Damit lässt sich die aussichtsreichste Therapie festlegen.
Patienten mit Speiseröhrenkrebs sollten an spezialisierten Zentren von erfahrenen Experten versorgt werden.
Im Rahmen eines interdisziplinären Tumorboards wird unter Beteiligung von
ausführlich besprochen, welche Behandlung für den Patienten die bestmögliche ist.
Die Behandlungsmethoden, die zur Therapie des Ösophaguskarzinoms zum Einsatz kommen, hängen von
- der Lage,
- der Ausdehnung,
- der Art und
- der Aggressivität des Tumors
ab. Von großer Bedeutung ist also, ob der Tumor lokal beschränkt ist oder sich bereits auf benachbarte Gewebe oder andere Organe ausgebreitet hat.
Das entscheidende Verfahren ist die Operation im Rahmen der Speiseröhrenchirurgie, bei der der Tumor aus der Speiseröhre entfernt wird. Vor der Operation wird häufig eine Chemotherapie oder eine kombinierte Strahlenchemotherapie durchgeführt. Durch diese neoadjuvanten Behandlungsmethoden lassen sich die Erfolgsaussichten steigern.
In frühen Stadien der Krebserkrankung reicht häufig eine Endoskopie aus. Der Chirurg entfernt dabei die oberen Anteile der Speiseröhrenschleimhaut mit einer Schlinge. Das ist möglich, wenn der Tumor noch auf die Ösophagusschleimhaut beschränkt ist (sogenanntes Frühkarzinom). Unter Umständen lässt sich die Speiseröhre so komplett erhalten.
Größere Tumoren erfordern jedoch in der Regel eine vollständige oder zumindest teilweise Entfernung der Speiseröhre. Abhängig vom Zustand des Patienten und dem Ausmaß der Krebserkrankung können Speiseröhrenentfernungen
- in offener chirurgischer Technik,
- teilweise (sogenannte Hybrid-Technik) oder
- komplett in minimal-invasiver Technik (Schlüssellochchirurgie)
durchgeführt werden. Der Einsatz der minimal-invasiven Speiseröhrenchirurgie kann die Komplikationsraten der Speiseröhrenkrebs-OP deutlich senken. Studien konnten die Vorteile der minimal-invasiven Speiseröhrenchirurgie für den Patienten belegen. Die Hybrid-Technik oder ein komplett minimal-invasiver Eingriff gilt daher als neuer Goldstandard.
Die verbleibenden Teile der Speiseröhre werden anschließend mit dem Magen verbunden. Somit ist die Nahrungsaufnahme auch nach der Operation möglich. Ein Teil des Magens, der zu einem Magenschlauch geformt wurde, fungiert dann als Speiseröhrenersatz. Mit dieser Technik lässt sich eine sehr gute Schluckfunktion und damit Lebensqualität erreichen.
Wenn auch der Magen teilweise oder komplett entfernt werden muss, kann ein Teil des Dünndarms zur Speiseröhre umgeformt werden.
Um die Prognose zu verbessern, werden auch die Lymphknoten im Bauch und Brustkorb/Mittelfell (sogenannte 2-Feld-Lymphadenektomie), in manchen Fällen zusätzlich am Hals (sogenannte 3-Feld-Lymphadenektomie) mit entfernt.
Haben sich bereits Metastasen in anderen Organen gebildet, dient die Operation nicht der Heilung, sondern vielmehr der Linderung der Beschwerden. Man spricht dann von einer palliativen Therapie.
Die Prognose des Ösophaguskarzinoms ist eher ungünstig. Der Tumor wird leider häufig erst spät entdeckt. Bei den meisten Patienten hat er dann bereits Metastasen gebildet. Nur jeder siebte Tumor wird in einem frühen Stadium entdeckt.
Fünf Jahre nach der Diagnosestellung leben noch rund 21 Prozent der Patienten.
Patienten mit Speiseröhrenkrebs sollten sich in Krankenhäusern mit besonderer Erfahrung auf diesem Gebiet behandeln lassen. Dort arbeiten verschiedene Experten für Speiseröhrenkrebs in einer Tumorkonferenz zusammen. Zusammen entwickeln sie für den Patienten eine individuelle Behandlungsstrategie.
Meistens kommen hier Fachärzte aus denen Bereichen
zusammen. Die Experten berücksichtigen dabei die von Leitlinien empfohlenen diagnostischen und therapeutischen Verfahren.
Die in der Regel durch die Deutsche Krebsgesellschaft zertifizierten onkologischen Behandlungszentren gewährleisten eine permanente hohe Qualität in der Versorgung von Patienten mit Speiseröhrenkrebs.



