Bei der Fettleber (medizinischer Fachbegriff: Steatosis hepatis) handelt es sich um eine krankhafte Veränderung der Leber. Sie entsteht, wenn der Körper mehr Fette bildet oder von außen erhält, als er abbauen oder aus der Leber abtransportieren kann.
Im Lebergewebe lagern sich dann vermehrt bestimmte Fette (Triglyceride) ab, was zu einer allmählichen Verfettung der Leberzellen (Hepatozyten) führt. Diesen Überschuss an Fett in der Leber bezeichnen Mediziner auch als Leberverfettung oder Steatose.
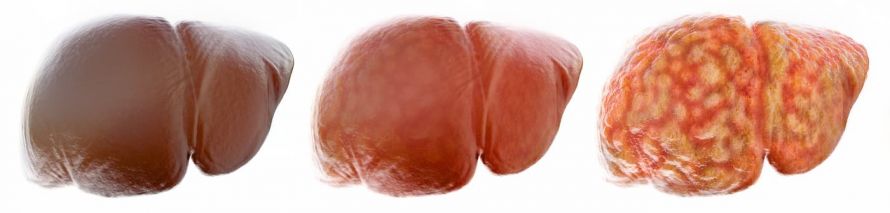
Der Übergang von einer gesunden Leber zur Fettleber ist dabei fließend. Von einer Fettleber sprechen Mediziner erst, wenn
- mehr als 50 Prozent der Leberzellen Fettablagerungen aufweisen oder
- der Gewichtsanteil der Fette in der Leber mehr als 10 Prozent des Gesamtgewichts der Leber ausmacht.
Übergang von einer gesunden Leber zur Fettleber © crevis | AdobeStock
Je nachdem wie groß das Ausmaß der Leberverfettung ist, unterscheiden Mediziner bei der Fettleber drei verschiedene Schweregrade:
- Grad 1: die leichte bzw. milde Fettleber
- Grad 2: die mäßige Fettleber
- Grad 3: die starke bzw. schwere Fettleber
Zudem wird je nach Ursache zwischen zwei verschiedenen Formen von Fettlebererkrankungen unterschieden:
- die alkoholische Fettleber und
- die nicht alkoholische Fettleber.
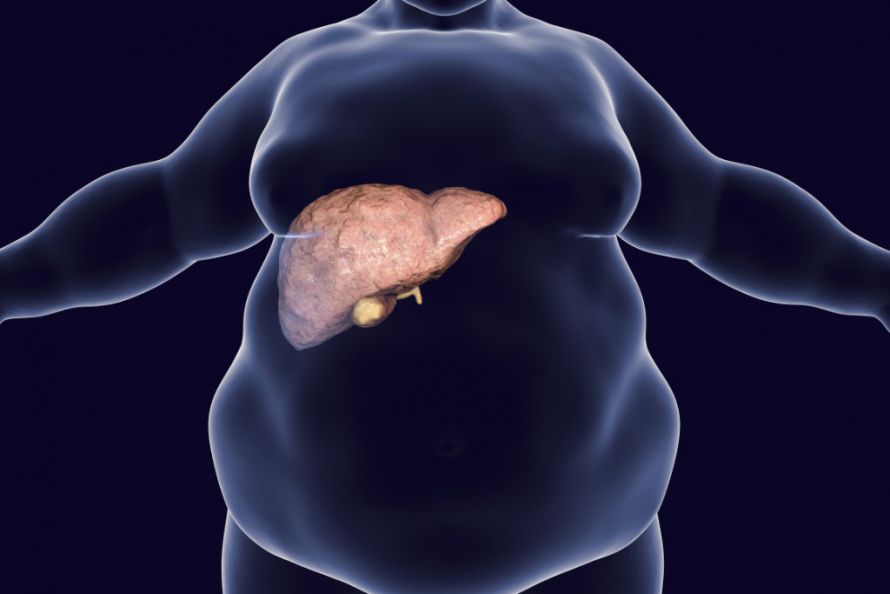
Eine Fettleber ist oftmals durch Übergewicht bedingt © Kateryna_Kon | AdobeStock
Die Fettleber tritt vor allem in den westlichen Industrieländern mit großer Häufigkeit auf. Dort gehört die Leberverfettung zu den häufigsten Lebererkrankungen. So leiden in Deutschland schätzungsweise 20 bis 30 Prozent der Bevölkerung an einer nicht alkoholischen Fettleber. Bei Diabetikern soll die Häufigkeit sogar bis zu 50 Prozent betragen.
Insgesamt ist die Fettleber für etwa 10 bis 20 Prozent der Leberzirrhosen und der hepatozellulären Karzinome (Leberzellkrebs) verantwortlich.
Ursächlich für die Fettleber ist in den westlichen Industrieländern in den meisten Fällen ein zu häufiger und übermäßiger Alkoholkonsum und das metabolische Syndrom. Bei letzterem handelt es sich um eine Kombination aus Übergewicht (Adipositas), Diabetes mellitus vom Typ 2 und erhöhten Blutfettwerten.
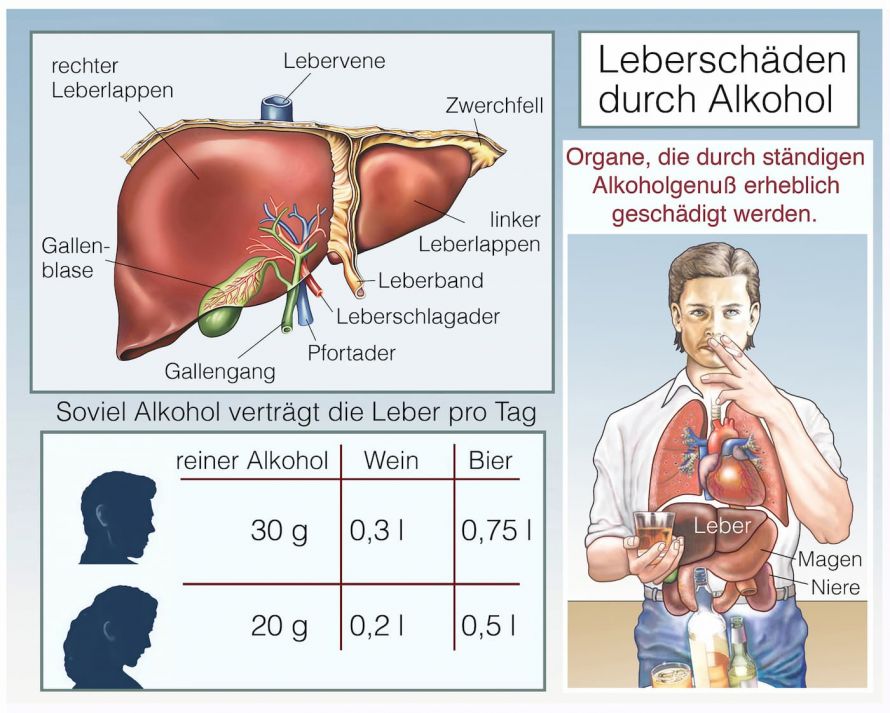
Ab welcher Alkoholmenge sich eine alkoholische Fettlebererkrankung entwickelt, ist individuell unterschiedlich. Als kritische Obergrenze gilt ein täglicher Konsum von 10 Gramm Alkohol bei Frauen und von 20 Gramm Alkohol bei Männern. Dies entspricht einem Achtel bzw. einem Viertel Liter Wein oder ein bzw. zwei Gläsern Bier (0,3 Liter).
Alkohol als Hauptursache für Leberschäden wie die Fettleber © Henrie | AdobeStock
Weitere mögliche Ursachen für eine Leberverfettung sind andere Erkrankungen wie beispielsweise
Weitere mögliche Risikofaktoren für die Entwicklung einer Fettleber sind auch
- die längerfristige Einnahme von leberschädigenden Medikamenten (etwa Kortison, Acetylsalicylsäure, Tetrazykline, Amiodaron, Methotrexat),
- falsche Ernährung und
- Stresssituationen des Körpers (wie langes Hungern oder künstliche Ernährung).
Ungesunde Ernährung als Risikofaktor für die Entstehung einer Fettleber © happy_lark | AdobeStock
Insbesondere in den letzten Monaten einer Schwangerschaft kann ebenfalls eine Fettleber auftreten. Diese ist aber in der Regel harmlos. Bei Patientinnen mit einer akuten Schwangerschaftsfettleber ist dagegen eine klinische Betreuung notwendig.
Neben unbekannten Ursachen scheinen in manchen Fällen auch genetische Faktoren (wie Varianten des Genprodukts PNPLA3) eine Rolle zu spielen. Sie können für die Entstehung der Leberverfettung und insbesondere für das Fortschreiten hin zu einer Leberfibrose, Leberzirrhose und zum Leberzellkrebs verantwortlich sein.
Eine Leber mit nur geringen Fettmengen ruft keine Beschwerden hervor. Mit zunehmender Verfettung wird die Leber größer. Zu den eher uncharakteristischen Beschwerden, die bei einer Fettleber auftreten können, gehören
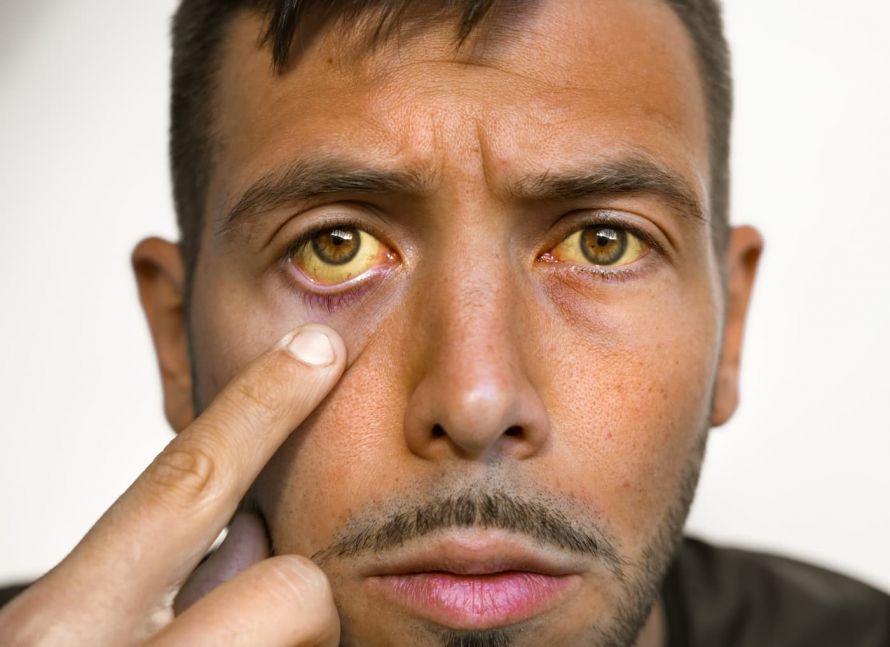
Auch Fieber und eine Gelbfärbung der Haut (Ikterus) sind mögliche Symptome einer Leberverfettung. Meist treten diese Symptome aber erst dann auf, wenn die Fettleber in eine Fettleberentzündung (Fettleberhepatitis bzw. Steatohepatitis) übergeht.
Gelbsucht weist auf eine Leberschädigung wie die Fettleber hin © Daria | AdobeStock
Etwa 30 Prozent der Patienten mit Fettleber haben Zeichen einer Fettleberentzündung. Bei adipösen Patienten mit Fettleber ist dies sogar bei 50 Prozent der Fall.
Als Komplikationen einer Leberverfettung können Schädigungen des Herz-Kreislauf-Systems auftreten, die sich unter anderem in Gefäßverkalkungen, Bluthochdruck und Durchblutungsstörungen zeigen können. Diese wiederum können zu ernsthaften Erkrankungen führen.
Die Diagnose einer Fettleber erfolgt in der Regel anhand
- der Krankengeschichte des Betroffenen (Anamnese),
- einer körperlichen Untersuchung,
- einer Blutuntersuchung und
- einer Ultraschalluntersuchung des Bauches.
Bei der Erhebung der Krankengeschichte stellt der Arzt dem Patienten zunächst Fragen zu
- den Beschwerden,
- bestehenden Erkrankungen,
- den Ernährungsgewohnheiten und
- dem Alkoholkonsum.
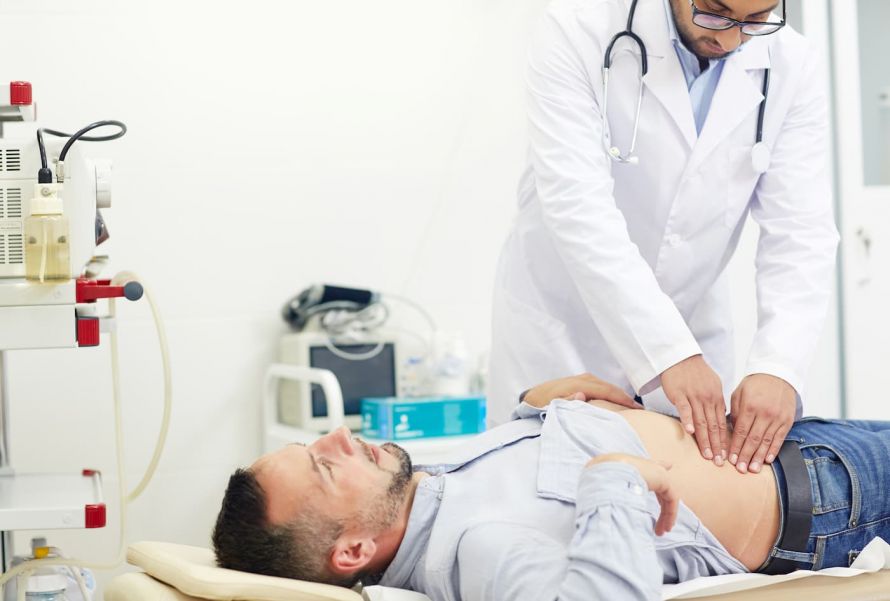
Bei der körperlichen Untersuchung tastet der Arzt den Bauch ab, um festzustellen, ob die Leber krankhaft vergrößert ist.
Tastuntersuchung des rechten Oberbauchs © pressmaster | AdobeStock
Im Rahmen der labordiagnostischen Blutuntersuchung erfolgt die Bestimmung der folgenden Werte:
- Leberwerte (Gamma-GT, GOT, GPT, alkalische Phosphatase)
- Blutfettwerte (Triglyzeride, Cholesterin, HDL-, LDL-Cholesterin)
- weitere Blutwerte (wie Bilirubin, Nüchtern-Blutzucker oder HbA1c)
Über die Laborwerte alleine lässt sich allerdings keine Fettleber nachweisen. Denn die Leberwerte sind bei Patienten mit einer Fettleber beispielsweise nicht zwangsweise erhöht. Bestimmte molekulare Marker (z. B. M30, M65, Adiponektin) können allerdings auch auf eine Leberschädigung hinweisen.
Auswertung einer labordiagnostischen Blutuntersuchung © Stockfotos-MG | AdobeStock
Die Ultraschalluntersuchung des Bauches zeigt die für eine Fettleber typischen Veränderungen. In manchen Fällen kann eine Magnetresonanztomografie weitere hilfreiche Informationen ergeben.
Besteht der Verdacht, dass sich bereits eine Leberfibrose oder eine Leberzirrhose entwickelt hat, kann der Arzt eine Elastografie durchführen. Dies ist ein Diagnoseverfahren, mit dem sich die Steifigkeit und unter Umständen der Fettgehalt der Leber bestimmen lässt.
Um die Diagnose der Fettleber bestätigen und die Ursachen und das Ausmaß der Fettleber bestimmen zu können, ist eine Punktion der Leber (Leberbiopsie) notwendig. Hierbei entnimmt der Arzt unter örtlicher Betäubung mit einer speziellen Hohlnadel eine kleine Gewebeprobe aus der Leber. Diese lässt er anschließend im Labor mikroskopisch untersuchen.
Leberbiopsie © SciePro | AdobeStock
Für die Abschätzung des Risikos, dass sich die Fettleber im weiteren Verlauf der Erkrankung zur Leberfibrose, Leberzirrhose und zum Leberzellkrebs weiterentwickelt, kann heute ein so genannter PNPLA3-Genmarker zum Einsatz kommen.
Eine spezifische Behandlung der Fettleber selbst, etwa mit Medikamenten, ist zurzeit noch nicht möglich.
Vielmehr geht es bei der Therapie der Fettleber darum, einem Fortschreiten der Erkrankung entgegenzuwirken bzw. die Leberverfettung rückgängig zu machen. Hierzu gilt es
- die Ursachen der Fetteinlagerung in der Leber zu beseitigen oder zu verringern,
- die Lebensgewohnheiten umzustellen und
- die Grunderkrankung zu behandeln.
In der Regel bedeutet dies für Betroffene, dass sie, je nach Ursache der Fettleber, auf Alkohol verzichten und bei bestehendem Übergewicht ihre Ernährung umstellen und abnehmen müssen. Wichtig ist eine ausgewogene, fettarme und zuckerreduzierte Ernährung mit viel Eiweißen und ausreichend Bewegung.
Eine alkoholische Fettleber kann sich bei Alkoholabstinenz zurückbilden © Pormezz | AdobeStock
Diabetiker sollten zudem darauf achten, dass ihre Blutzuckerwerte gut eingestellt sind. Und auch eventuell bestehende Fettstoffwechselstörungen sollten Betroffene behandeln lassen, gegebenenfalls durch die Gabe von Fett- oder Cholesterinsenkern.
Bei Patienten mit massivem Übergewicht, bei denen konservative gewichtsreduzierende Maßnahmen nicht erfolgreich waren, kann eine bariatrische Operation erforderlich werden. Hierzu stehen Operationsverfahren der Adipositaschirurgie wie etwa der Magenbypass oder ein Magenband zur Auswahl.
Patienten mit einer Leberzirrhose sollten sich mindestens alle 6 Monate einer Ultraschalluntersuchung unterziehen. Dabei untersucht der Arzt die Leber auf ein sich entwickelndes Leberzellkarzinom hin.
Die Prognose ist bei einer Fettleber in der Regel gut. So lassen sich die meisten Leberverfettungen in der Regel rückgängig machen und heilen. Voraussetzung ist eine möglichst schnelle Beseitigung der Ursachen und eine ausreichende Behandlung der Grunderkrankungen.
Grundsätzlich kann sich eine Fettleber innerhalb von etwa 2 bis 3 Monaten zurückbilden, sofern der Betroffene auf Alkohol verzichtet und sich ausgewogen und fettarm ernährt.
Ohne Gegenmaßnahmen kann eine Fettleber aber in eine Fettleberentzündung übergehen. Und unter Umständen kann daraus auch eine Leberzirrhose und dann ein Leberzellkarzinom entstehen. Diese Erkrankungen lassen sich nicht mehr rückgängig machen. Eine komplette Heilung ist dann nicht mehr möglich.